7 Manfaat USG Kehamilan
Cara pemindaian USG Mesin USG menggunakan gelombang suara berfrekuensi sangat tinggi untuk membuat gambar di layar komputer. Gelombang tersebut dipancarkan dengan sebuah perangkat yang disebut transduser yang ditempelkan di perut dan digeser-geser untuk “menyoroti” isi rahim Anda (seperti sebuah lampu senter, tapi yang disorotkan adalah gelombang suara bukan gelombang cahaya). Pantulan kembali gelombang ke transduser lalu diproyeksikan menjadi gambar bergerak di layar. Sambil menggerakkan transduser, dokter akan menjelaskan kepada Anda apa yang sedang dilakukan dan dicari. Sebelum pemindaian, Anda akan diminta untuk berbaring. Anda tidak perlu mengenakan pakaian khusus, tetapi Anda akan diminta untuk menaikkan pakaian sampai ke atas dada dan merendahkan rok atau celana Anda sampai ke pinggul. Gel kemudian akan disebar di permukaan perut Anda agar transduser dapat dengan mudah digeser-geser di atas perut Anda. Gelombang USG tidak dapat melalui udara sehingga diperlukan gel untuk memastikan kontak yang baik antara kulit Anda dan transduser. Untuk pemindaian awal kehamilan, gambar bayi Anda akan lebih jelas jika kandung kemih tidak sepenuhnya kosong. Anda mungkin disarankan untuk tidak buang air kecil selama sekitar satu jam sebelum kunjungan. Manfaat USG Kehamilan USG kehamilan antara lain bermanfaat sebagai berikut: 1. Diagnosis dan konfirmasi awal kehamilan. Dengan pemindaian USG, embrio dapat diamati dan diukur pada usia lima setengah minggu. Bila terjadi perdarahan pada trimester pertama, USG sangat diperlukan untuk diagnosis awal kehamilan ektopik (kehamilan di luar rahim) dan kehamilan molar/anggur (kehamilan yang disertai tumor). 2. Melihat posisi dan kondisi plasenta. Plasenta yang menghalangi jalan lahir (plasenta previa) dapat menyulitkan proses kelahiran bayi. Plasenta yang memiliki kelainan dalam kondisi seperti diabetes dan hidrops janin (cairan berlebihan di dua atau lebih bagian tubuh seperti toraks, abdomen atau kulit yang biasanya terkait dengan penebalan plasenta) juga bisa dilihat melalui USG. 3. Memeriksa denyut jantung janin. Denyut jantung janin bisa dilihat dan dideteksi pada umur kehamilan 6 minggu dan menjadi jelas pada 7 minggu. Jika denyut jantung teramati, kemungkinan kehamilan berlanjut adalah lebih dari 95 persen. Denyut jantung janin cenderung bervariasi mengikuti usia kehamilan. Denyut jantung pada 6 minggu adalah sekitar 90-110 denyut per menit (dpm) dan pada 9 minggu menjadi 140-170 dpm. Pada usia 5-8 minggu, bradikardia (denyut kurang dari 90 dpm) seringkali berkaitan dengan risiko tinggi keguguran. 4. Mengetahui bila Anda memiliki lebih dari satu bayi (kembar). Kehamilan kembar meningkatkan risiko hambatan pertumbuhan janin, persalinan prematur, plasenta lepas (abruptio placenta), kelainan bawaan, morbiditas dan kematian perinatal. Kehamilan kembar terdeteksi selama ultrasonografi rutin di minggu 18 sampai 20. 5. Menghitung usia kehamilan dan berat janin. Ukuran tubuh janin mencerminkan usia kehamilan. Dengan mengetahui usia kehamilan, hari perkiraan lahir juga dapat dihitung lebih akurat. Hubungan yang erat antara ukuran janin dan usia kehamilan terutama berlaku pada awal kehamilan. Untuk itu, pengukuran-pengukuran berikut dapat dilakukan dengan USG:
5. Mendiagnosis kelainan janin. Banyak kelainan struktural janin seperti malformasi janin (anensefali, spina bifida, dll), kelainan jantung, dan hidrosefalus dapat didignosis dengan USG yang biasanya dilakukan sebelum 20 minggu. Sejumlah kecil masalah dapat diobati sebelum bayi Anda lahir. USG dapat menunjukkan beberapa masalah perkembangan bayi, tetapi tidak semua. Beberapa masalah bayi mungkin baru berkembang setelah 20 minggu dan beberapa mungkin tidak terlihat melalui USG. Inilah sebabnya, pada sejumlah kecil kasus, bayi lahir dengan masalah meskipun tidak ada masalah yang terlihat selama pemindaian. Mengetahui masalah sebelum kelahiran dapat membantu Anda mempersiapkan diri dan menyusun rencana perawatan setelah bayi lahir. Bayi Anda mungkin perlu dilahirkan di rumah sakit berbeda yang menyediakan staf dan fasilitas khusus yang diperlukan bayi Anda. 6. Memeriksa jumlah cairan ketuban. Jumlah cairan ketuban terlalu banyak atau terlalu sedikit dapat dengan jelas digambarkan oleh USG. Kedua kondisi ini dapat berdampak merugikan pada janin:
Jenis kelamin bayi tidak memiliki signifikansi medis. Namun, banyak calon orangtua yang sangat ingin tahu jenis kelamin bayinya sebelum lahir. Beberapa faktor seperti tahap kehamilan dan posisi janin dapat mempengaruhi keakuratan prediksi gender. Anda dapat mengetahui usia janin melalui USG dengan akurasi 95% lebih pada minggu 18 sampai 20. Dalam sebuah penelitian, USG hanya mengidentifikasi jenis kelamin dengan benar pada 46 persen janin berusia 12 minggu dan 80 persen pada janin berusia 13 minggu. Di usia 13 minggu, bayi Anda masih dapat meringkuk dan melakukan akrobatik sehingga mendapatkan sudut yang tepat bisa sangat sulit. Jadwal USG Tidak ada aturan baku kapan dan berapa kali pemindaian USG perlu dilakukan selama kehamilan. Secara umum, dokter menyarankan pemindaian USG pada usia sekitar 7 minggu untuk mengkonfirmasi kehamilan, memastikan tidak ada kehamilan ektopik atau molar, memastikan denyut jantung dan menghitung hari perkiraan lahir. Pemindaian ulang mungkin disarankan jika ada hambatan pada pemindaian pertama. Beberapa hal yang mungkin membuat pemindaian tidak mendapatkan gambaran menyeluruh di antaranya:
Sumber : http://majalahkesehatan.com/7-manfaat-usg-kehamilan/ |
PLASENTA PREVIA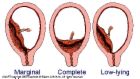
Plasenta previa lengkap (total): pembukaan serviks internal
benar-benar tertutup plasenta.
Plasenta (bahasa Jawa: ari-ari) adalah jaringan yang terbentuk di dalam rahim selama kehamilan. Plasenta berfungsi membawa makanan dan oksigen dari ibu ke janin dan membuang produk limbah dan karbon dioksida dari janin ke ibu melalui tali pusat. Plasenta biasanya terbentuk di sepanjang bagian atas rahim. Pada plasenta previa, plasenta melekat di dekat atau menutupi serviks (pembukaan rahim yang mengarah ke vagina). Hal ini dapat mengganggu proses kelahiran bayi karena plasenta menutupi jalan lahir. Ada tiga jenis plasenta previa:
Gejala Gejala plasenta previa yang paling umum adalah perdarahan vagina yang berwarna merah muda, terutama pada trimester ketiga kehamilan. Perdarahan sedikit dan sesekali mungkin terjadi selama trimester pertama dan kedua. Pendarahan biasanya tidak disertai rasa sakit, walaupun kram rahim mungkin terjadi pada beberapa wanita. Sebagian wanita tidak mengalami perdarahan sama sekali. Perdarahan dapat terjadi bila plasenta terlepas dari dinding rahim. Pada trimester ketiga dinding rahim menjadi lebih tipis dan meregang untuk mengakomodasi janin. Plasenta yang melekat sangat rendah pada dinding rahim yang kian menipis dapat dan meregang dapat terlepas dari dinding rahim, yang menyebabkan perdarahan. Persalinan mungkin harus dipercepat melalui operasi caesar bila jumlah perdarahan banyak dan umur janin sudah mencukupi. Penyebab Penyebab plasenta previa tidak diketahui, tetapi risikonya meningkat pada wanita yang:
Sebagian besar kasus plasenta previa teridentifikasi dengan USG rutin selama kehamilan. USG dapat menunjukkan lokasi plasenta dan berapa banyak yang menutupi leher rahim. Meskipun USG mungkin menunjukkan plasenta terletak rendah di awal kehamilan, sebagian besar plasenta bergerak ke atas dan menjauhi leher rahim ketika rahim mengembang. Hal ini disebut migrasi plasenta, yang biasa terjadi pada diagnosis plasenta previa sampai dengan minggu ke-20 kehamilan. Risiko bahaya Risiko terbesar plasenta previa adalah perdarahan. Semakin banyak plasenta yang menutupi serviks, semakin besar risiko perdarahan. Syok dan kematian ibu dapat terjadi jika perdarahan berlebihan. Risiko lainnya adalah sebagai berikut:
Tidak ada pengobatan untuk mengubah posisi plasenta. Bila posisi plasenta tetap menghalangi jalan lahir sampai saat kelahiran, dokter akan menyarankan Anda untuk menjalani operasi caesar. |
TUMOR GANAS TESTIS 1 Anatomi Testis
Testis dilapisi oleh 2 lapisan yang berasal dari processus vaginalis peritonei, yaitu tunika vaginalis paretalis dan viseralis. Kedua lapisan ini membentuk rongga kosong. Lebih kedalam terdapat lapisan jaringan ikat tebal yaitu tunika albuginea dan lebih ke dalam lagi terdapat tunika vasculosa. Semua pembuluh darah, getah bening dan saraf memasuki testis melalui hilus. Epididymis terletak pada bagian posterolateral testis dan merupakan penghubung antara tubuli seminiferi contorti dan vas deferens. Pada orang dewasa berat testis kira-kira 12 gram dan berukuran 5 x 3 cm . Darah dipasok oleh arteri spermatika suatu cabang dari aorta, yang berjalan sepanjang duktus spermatikus. Pembuluh vena kembali mengelilingi arteri spermatika sebagai suatu anyaman dari vena yang saling berhubungan yang disebut plektus pampiniformis. Pleksus ini menjadi vena utama testis yang pada sebelah kanan bermuara pada vena cava inferior dan pada sebelah kiri menyatu dengan vena renalis. 2 Histologi Testis Testis terdiri atas beberapa lobulus yang dipisahkan oleh sekat jaringan ikat yang tersusun seperti jari-jari dengan pusat pada hilus. Pada lobulus ini terdapat ruangan-ruangan yang merupakan kelenjer-kelenjer yang dipisahkan oleh stroma jaringan ikat yaitu tubuli seminiferi contorti. Laposan basal kelenjer-kelenjer ini jelas, dan makin tua makin tebal. Testis membuat spermatozoa yang dibentuk oleh epitel germinativum. Sel leydig atau sel interstisium dapat membentuk hormon androgen. Jumlah sel ini berbanding terbalik dengan aktivitas epitel germinativum. Testis tergantung didalam skrotum dan dibungkus oleh simpai testis yang terdiri atas 3 lapisan : 1. Lapisan terluar, tunika vaginalis 2. Lapisan tengah, tunika albuginea 3. Lapisan terdalam, tunika vaskulosa Di dalam testis, cabang arteri testis menembus tunika albuginea dan masuk ke tunika vaskulosa. Cabang-cabang arteriol yang lebih kecil mengikuti septula testis masuk ke parenkim dan berakhir sebagai anyaman kapiler. Aliran vena terutama terjadi melalui mediastinum testis. Pembuluh limfe kecil membentuk anyaman yang luas di dalam jaringan interstisial. 3. Fisiologi Testis Testis mempunyai dua fungsi esensial, yaitu :
Organisasi fungsi testis : 1. Bagian interstisiel Bagian interstisiel testis manusia terdiri dari 12-15 % total volume testis, 10-20 %nya ditempati oleh sel leydig memproduksi dan mensekresi hormon seksual jantan yaitu : testosteron. Terdapat dua tipe sel leydig yang secara morfologi dapat dibedakan yaitu : a. Sel Leydih immature b. Sel Leydih dewasa 2. Bagian tubular Pada bagian tubular spermatogenesis berlangsung. Bagian tubular menempati 60-80 % dari total volume testis. Bagian tubular berisi sel gamet dan dua tipe somatik yaitu sel peritubular dan sel sertoli. 4 Tumor Testis Tumor adalah kumpulan sel-sel abnormal yang terbentuk oleh sel-sel yang tumbuh terus menerus secara tidak terbatas, tidak terkoordinasi dengan jaringan sekitarnya dan tak berguna bagi tubuh. Tumor primer pada testis berasal dari sel germinativum & non germinal. Tumor sel germinativum berasal dari sel germinativum intratubulus yang mengalami tranformasi keganasan. Sel-sel ini dapat dikenali sebagai karsinoma in situ (KIS), yang juga dikenal sebagai neoplasi sel germinarivum testis intratubulus (ITGCN). 4.1 Klasifikasi Tumor Testis Klasifikasi WHO yang banyak dianut di Amerika Serikat. Klasifikasi alternatif yang rinciannya telah diperbaharui oleh Mostofi. Tumor sel benih testis dibagi menjadi 2 kategori yaitu berdasarkan apakah tumor itu sendiri dari pola histologi tunggal atau lebih. Tumor-tumor dengan pola histologi tunggal menduduki 60 % semua neoplasma testis dan 40 % lainnya berupa campuran dari dua atau lebih pola histologi. Klasifikasi ini juga berdasarkan pengamatan bahwa semua tumor terbentuk dari sel-sel totipoten. Tumor sel benih dibagi menjadi 2 kategori yaitu : 1. Tumor pola histologi tunggal (60 %) A. Seminoma B. Seminoma spermatositik C. Karsinoma embrional D. Tumor kantong vitelin (endodermal sinus) E. Poliembrioma F. Koriokarsinoma G.Teratoma (Matur, Imatur, dengan transformasi ganas) 2. Tumor campuran atau lebih pola histologi (40 %) Pengkhususan tipe dan penentuan jumlah masih-masing komponen. 4.2 Histopatologi Tumor a. Seminoma Insindes umur : rentang 7-78 tahun, rata 41 tahun, 80 % dibawah 50 tahun. Tumor testis yang berdiferensiasi baik, berasal dari epitel germinativum atau epitel tubuli seminiferi. Mikroskopik terdiri atas 2 unsur yaitu sel-sel yang uniform dan stroma jaringan ikat bersebukan limfosit. Yang khas yaitu stroma fibrosis dengan infiltrasi limfosit yang nyata dan kadang-kadang tampak bentukan yang mirip granuloma. Kurang lebih 10 % kasus dijumpai dengan sel data bentuk sinsisium yang mengandung HCG (gonadotropin korion manusia). Sel yang tersusun sebagai lembaran atau pita, dengan sel-sel poligonal uniform, selaput sel jelas, berinti bulat ditengah dan sitoplasma jernih. b. Embryonal Carcinoma Makroskopis berbentuk nodul-nodul putih kelabu nyata, kadang-kadang perdarahan dan nekrosis. Mikroskopis sel-sel keseluruhannya dapat berdiferensiasi rendah, menyerupai gambar asini, tubuli atau papilar, stromanya sedikit dan tidak memiliki infiltrasi limfosit. Berbeda dengan seminoma, karsinoma embrional tidak memiliki batas jelas. Secara histologis sel tumbuh secara glandular, alveolar, atau bentuk tubular. Banyak lesi tidak berdiferensiasi terdapat pada lapisan-lapisan sel. Sel tumor mempunyai permukaan yang epitelial, besar, dan anaplastik dengan nuklei yang sangat hiperkromatik yang mempunyai nukleoli yang jelas. Tiga tipe Embryonal carcinoma : a. Adult type b. Infantile type c. Polyembryoma c. Yolc sac tumor (endodermal sinus tumor) Tumor ini juga dikenali sebagai karsinoma embrional infantil atau tumor sinus endodermal. Tumor yolk sac adalah tumor ganas testis yang sering ditemukan pada balita dan anak-anak sampai umur 3 tahun dan prognosisnya sangat baik pada penderita ini. Pada orang dewasa, tumor ini sangat jarang sebaliknya komponen yolk sac sering terjadi dengan kombinasi karsinoma embrional. Mikroskopis tumor ini tidak berkapsul, kuning keputihan, timbul musinm seperti pita (retikuler) gabungan dari kuboid ukuran sedang atau sel yang panjang dan tipis. Kira-kira 50 % dari tumor yang dinamakan sinus endodermis dapat dilihat terdiri dari mesodermal di bagian tengah dengan kapiler sentral. d. Teratoma Tumor yang terdiri dari jaringan somatik yang berdiferensiasi baik, jarang ditemukan di testis dan berlainan dengan di ovarium. Secara hostilogis tomor mirip dengan tumor ovarium yang lebih sering ditemukan dan terdiri dari jaringan somatik jinak. Pada umumnya potongan melintang tampak daerah kistik, tulang rawan, tulang dan jaringan miksomatik lunak. Tumor ini ditemukan pada anak-anak dan orang dewasa muda. e. Choriocarcinoma Mikroskopik selain terdapat perdarahan, nekrosis dan sebukan sel radang, terdapat juga 3 unsur yang penting : 1.Terdapat syncytiotrophoblast (sel dengan inti pleomorfik, banyak yang membentuk sel datia dengan khromatin inti padat dan anak inti jelas serta sitoplasma bervakuol-vakuol). 2.Terdapat cytrophoblast (sel berbentuk kuboid dengan inti bulat ditengah-tengah dan khromatin inti padat) Kedua jenis sel jelas tersusun sebagai papil atau villus. f. Teratocarcinoma Pada penampang tampak kista-kista yang kadang-kadang menyerupai sarang lebah, dengan bagian-bagian yang agak keras seperti tulang rawan. Jarang terdapat nekrosis dan perdarahan. KLASIFIKASI TNM Tumor Ganas Testis : Stadium Ditemukan pada PTis intratubular pTI Testis dan epdydinamis, tidak invasi ke pembuluh darah atau limfe pT2 Testis dan epidydimis dengan invasi ke pembuluh darah atau tunika vaginalis pT3 Duktus spermatikus pT4 Skrotum N1 < 2 cm N2 > 2-5 cm N3 > 5 cm M1a tidak metastafe ke paru dan limfe M1b tidak metastase ke organ visceral dan paru 4.3 Etiologi Penyakit Penyebabnya yang pasti tidak diketahui, tetapi ada beberapa faktor yang menunjang terjadinya tumor ganas testis :
4.4 Manifestasi Klinik Pada umumnya tumor testis merupakan pembesaran testis tanpa rasa nyeri dan sebagian besar pembesaran intratestis ialah golongan tumor sel benih ganas. Awal Tumor ganas testis biasanya sebagai pembengkakan dalam skrotum tanpa rasa nyeri, pembesaran testis ataupun pembengkakan kecil dalam testis. Pembengkakan umumnya keras pada bagian testis dan menyebabkan testis menjadi kecil. Kadangkala pasien mengalami kesakitan dan rasa berat dibawah abdomen dan jarang sekali pasien mengalami hidrokel. Akhir Gejala klinik sangat jarang dari metastase, tetapi biasanya gejala dari metastase berasal dari retropertoneal diantaranya nyeri punggung obstruksi pada ureter, gagal ginjal dan yang berasal dari dalam thorak menyebabkan batuk dan stridor. 4.5 Patogenesa Testis mempunyai fibrosa yaitu tunika albuginea. Dari kapsul ini, testis dibagi menjadi sekitar 250 lobus oleh septa fibrosa, yang setiap lobus mengandung sampai empat anyaman tubulus seminiferus. Tubulus ini mengumpul dalam anyaman ruang, yaitu rete testis. Tumor ganas testis pertama kali mengadakan infiltrasi ke dalam massa testis, menyebar ke rete testis epididimis. Invasi kedalam tunika albuginea fibrosa terjadi pada stadium lanjut. Invasi ke dalam ruang limfatik akan menyebabkan penyebaran sepanjang duktus spermatikus untuk mencapai kelenjer limfe iliaka dan para aorta, yang selanjutnya sampai ke kelenjer limfe mediastinum. Invasi ke dalam pembuluh darah mengakibatkan metastasis viseral, yang paling sering ke paru dan hati, dan juga di skelet. Struktur mikroskopis hasil metastasis biasanya serupa dengan histologi tumor primernya tetapi kadang-kadang dapat terdiri dari satu atau lebih jenis histologis yang lain. 4.6 Diagnosis Untuk menegakkan diagnosis tumor ganas testis selain anamnesa, diperlukan pemeriksaan tambahan antara lain : a. Pemeriksaan Pada pemeriksaan fisik dijumpai adanya pembesaran testis dengan konsistensi padat yang biasanya tidak nyeri tekan. Dapat pula dijumpai adanya hidrokel sekunder. Pada pemeriksaan fisik juga dapat ditemukan adanya pembesaran kelenjer limfe intraabdominal maupun supraclavicular yang menandakan bahwa penyakit ini sudah mencapai stadium lanjut. Apabila testis membesar atau noduler harus dilakukan orkidektomi. b. Laboratorium Yang terpenting adalah pemeriksaan serum alpha fetoprotein (AFP) dan b=hCG (human chorionic gonadotropin). c. USG skrotum Memiliki 100% sensitivitas untuk mendeteksi tumor ganas testis dimana dapat dilihat area Hypoechoic. d. CT scan perut (untuk mengetahui penyebaran kankser ke organ perut) Untuk mendeteksi metastasis nodus dan visceral yang kecil dan menemukan kemungkinan adanya metastasis kelenjar limfe iliaka dan para-aorta. e. Skrining Skrining dapat melihat pembentukan dan pembesaran pada testis dan ini dilakukan pada stadium awal yang harus dilakukan tiap bulan. TUMOR MARKER 3 marker yang digunakan secara rutin adalah b-hCG (human chorionic gonadotropin), AFP (Alpha fetoprotein), LDH (Laktat acid dehidrogenase). Peningkatan AFP dikaitkan dengan yolc sac tumor atau embryonal carcinoma. Seminoma tidak meningkatkan marker ini. Pentingnya test darah diambil sebelum dilakukannya pembedahan. 4.7 Diagnosis Banding Kelainan testis yang sering dikelirukan dengan tumor ganas testis adalah epididimitis atau epididimo-orchitis, tuberkulosa testis. Selain itu, hidrokel merupakan diagnosa banding kedua yang sering dilaporkan. 4.8 Terapi / Pengobatan Pengobatan tergantung kepada jenis, stadium dan beratnya penyakit. Setelah kanker ditemukan, langkah pertama yang dilakukan adalah menentukan jenis sel kankernya. Selanjutnya ditentukan stadiumnya. Ada 4 macam pengobatan yang bisa digunakan : 1. Pembedahan : pengangkatan testis (orkidektomi) dan pengangkatan kelenjar getah bening (limfadenektomi) 2. Terapi penyinaran : menggunakan sinar X dosis tinggi atau sinar energi tinggi lainnya, seringkali dilakukan setelah limfadenoktomi pada tumor non-seminoma, terutama pada stadium awal. 3. Kemoterapi : digunakan obat-obatan misalnya cisplatin, bleomycin dan etoposid (BEP) untuk membunuh sel-sel kanker (13). Kemoterapi ini juga disarankan untuk penderita yang sudah terbukti mengalami invasi ke pembuluh darah dan pembuluh limfe. 4.9 Prognosa Seminoma yang sangat radiosensitif dan ada kencendrungan metastasis sangat lama memiliki prognosis paling baik. Sekitar 95% penderita dengan stadium I dan II dapat hidup lima tahun dan dapat dikatakan sembuh. Dengan kemajuan pengobatan masa kini pada tumor yang bukan seminoma dengan stadium I dan II 80-90% penderita dapat hidup. Pengelolaan paling akhir yang sekarang telah diterima untuk seminoma dan teratoma ialah orkidektomi diikuti pengawasan dengan menggunakan teknik imaging dan petanda tumor dalam serum tanpa adanya proses kekambuhan, penderita dinyatakan sembuh. Prognosis tergantung pada : - Tipe histopatologi - Stadium klinik patologi - Lamanya penyakit hingga terdiagnosa dan diberikan pengobatan - Usia penderita - Serum tumor marker AFP - b-hCG - LDH |

